В третьем триместре ребенок активно растет, учится глотать, сосать, видеть, осязать. У него развивается мозг, в его внутриутробной жизни появляются периоды сна и бодрствования. Будущая мать в это время должна постепенно готовиться к родам. В некоторых случаях роды происходят уже в третьем триместре. Дети, рожденные раньше срока, являются жизнеспособными, но требуют долгого и упорного выхаживания.
Показать всё
Начало третьего триместра приходится на 26 неделю беременности. В это время шевеления ребенка усиливаются. Но иногда, отвлекаясь на повседневные дела, мать может не обращать внимания на эти толчки. Движения плода необходимо считать на протяжении всего дня. Минимальное количество должно составлять десять толчков за день. Если шевелений меньше, или они слишком активные, это говорит о том, что малыш испытывает дискомфорт.
Некоторые беременные на таком сроке страдают от головных болей, судорогах в ногах, болевых ощущений в спине и области таза. Толчки плода могут отдавать болью под ребра. Такая боль облегчается, если лечь на бок.
Беременная женщина может прибавить в весе к началу третьего триместра от 5 кг до 8,6 кг.
На 24–26 неделе проводится исследование ультразвуком. Цель проведения УЗИ – исключение пороков нервной системы, определение количества и качества околоплодных вод. Также это необходимо для того, чтобы обследовать плаценту, узнать пол будущего малыша.
Женщина идет на клинический анализ крови, где исследуется уровень гемоглобина, и сдает общий анализ мочи, по которому проверяется функционирование почек.
Беременной предстоит сделать ЭКГ (электрокардиограмму), где послушают сердцебиение малыша.
Рост плода на 26 акушерской неделе достигает 31–32 см, а его вес – 700–800 г.

Навыки, приобретенные ребенком:

Каждая неделя беременности характеризуется изменениями в развитии плода и требует от будущей матери соблюдения определенных рекомендаций (диета, уход).

27 неделя беременности характеризуется активным развитием ребенка и новыми ощущениями беременной. У малыша улучшаются иммунная и дыхательная система. Иногда беременная ощущает икание ребенка.

Из-за высокого давления матки на мочевой пузырь у женщины, когда она смеется или чихает, может произойти мочеиспускание.
На этом сроке следует потреблять те продукты, которые будут входить в ежедневный рацион уже после рождения малыша. В третьем триместре формируется вкус ребенка. Если продукты питания остаются прежними, то после беременности можно заметить, как родившийся ребенок с удовольствием пьет грудное молоко.
В этот период повышается уровень холестерина. Он очень важен для плаценты, так как является строительным материалом, при помощи которого происходит выработка гормонов. Прогестерон вырабатывается за счет холестерина. Он отвечает за развитие молочных желез, сохранность ребенка и снятие напряженности матки.
В этот период прибавка в весе беременной составляет от 5,2 до 9,2 кг.
На 27 неделе следует пройти второе плановое УЗИ и сдать все необходимые анализы.
Малыш уже достиг 32–33 см в росте, а вес его составляет от 800 до 900 г. Как развивается ребенок:

Ребенок в это время уже довольно крупный. Ему становится тесно внутри, и его активные движения начинают затихать. Ребенок часто находится в одной позе, но продолжает толкаться. В это время происходит закладывание основ психики и особенности характера будущего ребенка.

У женщины в этот период могут появиться растяжки на животе, груди и бедрах. Коже необходимо уделить особое внимание, смазывать кремом от растяжек. На 28 неделе могут стать видными вены на молочных железах, а из груди выделяться капли молозива.
В это время следует соблюдать ряд правил:
На этом сроке необходимо пройти тест-пробу на толерантность к глюкозе. При отрицательном резус-факторе нужно сделать тест на антитела. Такой тест показывает наличие в крови матери антител к крови ребенка.
Беременная на 28 неделе прибавляет в весе от 5,4 до 9,8 кг.
Ребенок на 28 неделе имеет рост 33–34 см, а вес его составляет 900–1000 г. Он уже умеет:
Самое важное на этой неделе - пристально следить за прибавкой в весе. Она не должна быть более 10–12 кг. Если женщина прибавила больше нормы, то нужно понять, из-за чего это происходит, не имеются ли отеки.

Следить за выделениями – еще одна важная задача будущей мамы. Выделения должны иметь молочный или прозрачный цвет, без резкого запаха, а консистенция их должна быть однородной. Если появляются кровянистые выделения, то нужно обратиться к гинекологу. Такое состояние может быть симптомом отслойки плаценты или преждевременного родоразрешения.
Некоторые беременные могут ощутить на этой неделе чувство жара из-за ускоренного обмена веществ, что увеличивает нагрузку на сердце. Некоторые могут наблюдать снижение давления и появление учащенного пульса.
Ребенок вырос до 35–36 см, а весить стал 1100–1200 г. Что происходит с плодом:

К 30 неделе живот хорошо вырос, а привычная походка изменилась. Прибавка в весе у беременной равняется от 5,9 до 10,2 кг. Основной вес составляет выросшая матка, околоплодные воды, плацента.
С этой недели начинается оформление декретного отпуска для работающих беременных.
К 30 неделе ребенок вырос до 36–37 см, а вес стал 1200–1300 г. Как развивается малыш:

Беременная на 31 неделе может испытывать чувство изжоги, хоть и ранее ей не страдала. Появляется тяжесть внизу живота. Происходит это из-за того, что плод давит на диафрагму и желудок.
После 31 недели особый контроль необходим за теми, кто имеет миому матки и рубцы после кесарева сечения.
Следует продолжать правильно питаться, отказаться от соленой, жареной, острой пищи, так как она нагружает почки.
В это время возможно венозное расширение на ногах. Не избежать также болей в спине. Все это происходит из-за того, что мышцы спины отдыхают, готовятся к родоразрешению.
Прибавка в весе беременной должна составлять от 6,1 до 10,6 кг.
На 31 неделе ребенок принимает окончательно правильную позу: вниз головой. Те беременные, у кого ребенок еще не перевернулся, могут пройти комплекс упражнений, которые помогут ему принять правильное положение.
Кожа ребенка в это время розовеет, капилляры сквозь покровы уже не видны. На этой неделе он вырастает до 38 см, а вес его становится 1400–1500 г. Ребенок продолжает развиваться:
К 32 неделе беременная прибавляет в весе: от 6,4 до 11,3 кг.
Всю беременность следует остерегаться вирусных заболеваний. На последних сроках особенно нужно следить за здоровьем. Проникая в организм, вирусы могут навредить и здоровью ребенка, ускорить процесс старения плаценты.
Ребенок на 32 неделе слышит, как работает организм мамы, отличает голос мамы от любого другого. Ребенок начинает покрываться волосяным покровом, отрастают ногти, сглаживаются морщинки, появляются пухлые щеки. Почти все органы у малыша сформированы, голова и туловище пропорциональны.
Рост малыша на 32 неделе достигает 39–40 см, а вес – 1600–1700 г. Что происходит с организмом ребенка:
Живот продолжает увеличиваться в размерах, матка поднимается все выше и давит на желудок. Чувство жжения не покидает женщину. К этому состоянию добавляется затруднение в дыхании и одышка.
Некоторые беременные могут обнаружить отеки в области лодыжек. Все это напрямую связано с давлением матки, затрудняющим отток крови по сосудам, а кровь задерживает воду в ногах. Чтобы избежать отеков, следует подкладывать под ноги валик или подушку, пить не меньше трех литров воды в день, исключить из рациона соленую, острую пищу. Следует меньше стоять или сидеть.
Нормальная прибавка в весе до 33 недели: 6,8–11,9 кг.
В этот период женщине проводят доплерографию, которая показывает, достаточно ли насыщается кислородом и питательными веществами плод, и КТГ, которая помогает исключить внутриутробную гипоксию.
Рост малыша на 33 неделе равняется 41–42 см, а вес - 1700–1800 г.
К этому времени ребенок:
Организм матери готовится к родоразрешению. В кровь выбрасывается много гормонов, способствующих эластичности суставов. Это нужно для легкого прохождения плода по родовым путям. У беременной наблюдается частое мочеиспускание из-за давления матки на мочевой пузырь. Если беременную беспокоят отеки, то нужно обратиться к врачу, чтобы исключить образование гестоза. При сильных отеках беременной положено стационарное наблюдение.
Норма в прибавке в весе равняется 7,3–12,5 кг.
На 34 неделе ребенок набрал необходимый вес, кожа стала бледнее, налаживается функционирование почек.
Весит малыш уже 1900–2000 г., а рост его равен 42–43 см. Что происходит с плодом:
Грудь беременной уже достаточно увеличилась в размерах и готова к вскармливанию. Следует заменить привычный бюстгальтер на белье для кормления. Матка выросла до такой степени, что сдавила желудок и легкие женщины. В конце 35 недели живот будет опускаться, дыхание у беременной облегчится.
Беременная женщина к 35 неделе прибавляет в весе от 7,6 до 13 кг.
С 35 недели сдается повторный анализ крови: на СПИД, сифилис, биохимию. На приеме врач возьмет мазок из влагалища на выявление микробной флоры.
Беременной вновь предстоит ультразвуковое исследование, где оценят состояние плаценты, вес и рост плода, его предлежание и количество и качество вод.
Из-за тесноты внутри живота ребенок движется более скованно. По выступам на животе женщины понимает, какую часть тела показывает малыш.
Рост ребенка уже равен 43–44 см, а вес - 2100–2300 г. Как меняется плод:
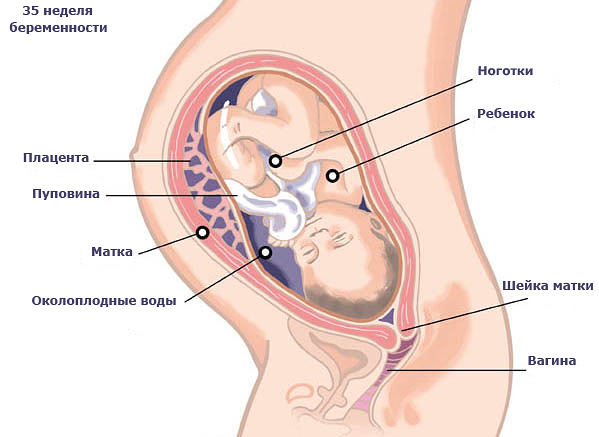
Если раньше беременная посещала гинеколога каждый месяц, то с 36 недели и до родов рекомендуется ходить к врачу каждые одну-две недели.
В это время организм беременной готовится к родам. Не следует нервничать и тревожиться, нужно расслабляться, читать книги, заниматься медитацией.
Вес беременной увеличился на этой неделе до 7,9–13,6 кг.
На 36 неделе малыш имеет рост от 44 до 45 см, а вес его составляет 2400–2500 г. Что умеет ребенок:

Матка уже достигла пика роста, вес ее - один килограмм, а объем - около 5 литров. Матка давит на мочевой пузырь еще сильнее, происходит появление стреляющей боли в ногах и промежности, боли в спине и затвердевание живота. У некоторых женщин проявляются первые признаки скорого родоразрешения:
На 37 неделе необходим контроль движений малыша, их должно быть не менее 10 раз за день. Стоит помнить о том, что из-за тесноты в животе ребенок меньше двигается.
Мама прибавила в весе к 37 неделе от 8,2 до 14 кг.
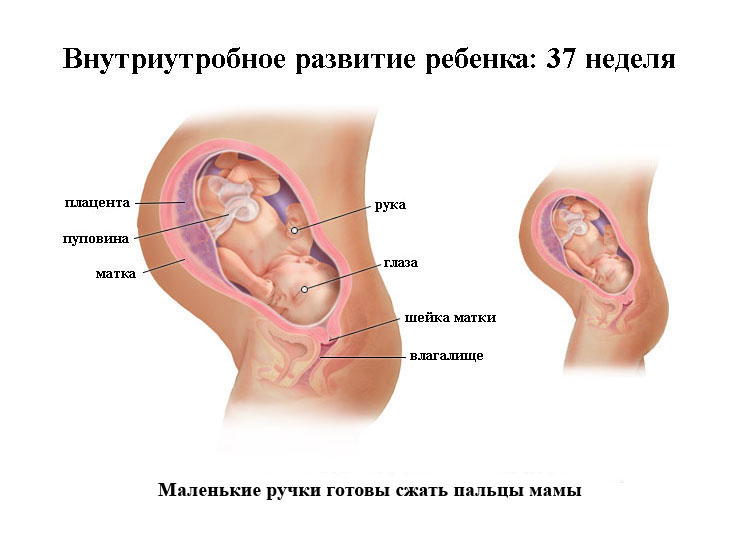
В этот период малыш готов появиться на свет, но организм еще продолжает свое развитие.
Его рост на этой неделе равен 46–47 см, а вес - от 2700 до 2800 г.
Как меняется малыш:
В это время близятся роды и могут возникать тренировочные схватки. Их легко можно успокоить, приняв теплый душ, сменив позу. Настоящие схватки болезненнее, и их ничем не успокоить.
Беременная к этому сроку прибавляет в весе: от 8,6 до 14,5 кг.
На 38 неделе рост ребенка составляет около 47 см, а вес - до 3 кг. Малыш уже начинает готовиться к рождению:
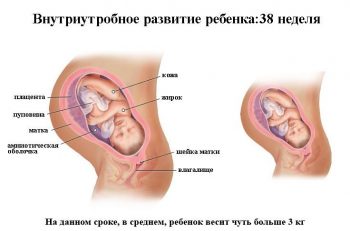
На этой неделе противопоказаны какие-либо физические нагрузки, так как это вызывает роды.
В это время беременная теряет в весе до двух килограмм. Происходит это из-за выведения из организма лишней жидкости.
В среднем женщина прибавляет в весе к 39 неделе от 10 до 15 кг.
Малыш продолжает набирать в весе. Пуповина толщиной 1,3 см может завязаться или обвить шею ребенка, но не стоит переживать по этому поводу.
Иногда через плаценту на этом сроке проникают антитела в кровь малыша, что дает ему запустить иммунный процесс организма.
Ребенок вырос до 48–49 см, и весит уже 3200 г.
Как развивается плод:

Эта неделя является завершающей, организм женщины готов к родам. Шейка матки стала более мягкой, канал открывается и отходит слизистая пробки.
Прибавка в весе у женщины на последних неделях составляет 9,1–15,2 кг.
На этой неделе замечается минимальная активность малыша, но движений, как и в прошедшие недели, должно быть в количестве 10 раз за день.
На 40 неделе вес ребенка равен от 3000 до 3500 г, а рост его - 50–55 см. Ребенок полностью готов к рождению. Он толкается, и по выступающим местам на животе можно определить его часть тела. Внутри малышу тесно, он требует больше кислорода и питательных веществ, а это значит, близятся роды.
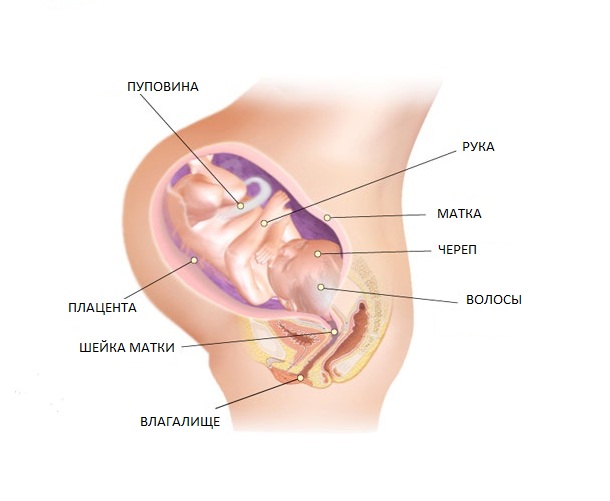
Женщина может испытывать нервозность, связанную с изменениями в гормональном фоне и предстоящими родами.
Перед началом родового процесса могут отойти околоплодные воды. Они могут подтекать, вытекать струей, либо полностью излиться. При излитии вод, а также при начале схваток следует отправляться в роддом.
Перед родами малыш активно движется вниз, преодолевая немало препятствий. Чтобы родиться, ему необходимо преодолеть 12–15 см.
За это время ребенок еще дополнительно набирает 500 грамм веса и вырастает на 1 см.

Многие беременные, у которых до сих пор не наступили роды, становятся нервозными. Но 42 неделя не свидетельствует о переношенной беременности. На таком сроке следует пойти к врачу, чтобы исключить патологии в развитии ребенка. Иногда наступает гипоксия плода из-за нехватки кислорода и питательных веществ. На приеме врач послушает сердцебиение, проверит состояние шейки матки и измерит живот. Иногда женщине назначают дополнительные исследования, чтобы проверить состояние ребенка, не обвита ли пуповиной шея, не существуют ли признаки гипоксии.
Если в конце 42 недели нет схваток, то врачи стимулируют роды.
Вот уже больше полугода в животике у мамы живет и благополучно развивается «поселившийся» там шесть месяцев назад малыш. Без особых осложнений мамочка вступила в 7-ой месяц, а значит - начался третий триместр беременности: последний этап и встрече с уже таким горячо любимым ребеночком.
Малыш уже фактически сформирован, и теперь активно происходит совершенствование его органов и систем. Кроха постепенно набирает вес и растет, движения его становятся все ощутимей: то ручкой малыш изнутри толкнется, то ножкой упрется. Если в начале третьего триместра шевеления частые, то по мере увеличения срока малышу все меньше хватает места в матке, движения становятся реже, но сильней, порой даже болезненные.
За предыдущее время значительно увеличилась в размерах матка - животик мамочки округлился и гордо выпирает вперед, с увеличением срока женщина все более ощущает себя неуклюжей и беспомощной, а к концу беременности часто и шнурки на обуви без посторонней помощи не может завязать.
На поздних сроках беременности характерно появление тренировочных схваток, так называемых схваток Брэкстона-Хикса, посредством которых матка «разминается», готовясь к предстоящим родам.
Нормальным для этого периода считается и учащение мочеиспусканий: выросшая матка давит на мочевой пузырь, «заставляя» его чаще опорожняться. Вместе с тем, значительные размеры живота провоцируют частые боли в пояснице и спине, распространены в третьем триместре беременности и такие явления, как отеки и варикозное расширение вен.
Маме отныне следует поберечься: чаще отдыхать лежа с приподнятыми на подушку ногами, регулярно бывать на свежем воздухе, совершая длительные 2-часовые прогулки. Очень важно продолжать следить за своим весом: в норме за неделю прибавка не должна превышать 300 г.
Третий триместр, как и первый, считается достаточно сложным и опасным периодом беременности, поэтому женщине необходимо тщательно прислушиваться к своим ощущениям и с пристальным вниманием относится к любым изменениям в состоянии. Ведь, если для первого триместра тошнота, как одна из «составляющих» токсикоза, считается нормальным явлением, то тошнота во втором триместре беременности может указывать на серьезное осложнение - гестоз. Гестоз второй половины беременности представляет достаточную угрозу для развития плода и для здоровья матери, другими указывающими на него признаками, помимо тошноты, могут быть резкий скачок веса, значительные отеки, повышение .
Кроме того, тошнота в третьем триместре беременности может указывать на проблемы функции печени, возможное отравление (некоторые женщины даже делятся воспоминаниями о том, как тошнота в их случае была последствием отравления препаратами железа).
Но, в то же время, успокаивают специалисты, тошнота не обязательно сигнализирует о каких-то серьезных проблемах, но может вызываться всего-то изменениями размеров матки, которая теперь толкает желудок вверх, занимая большую часть брюшной полости.
Как бы там ни было, при желательно сразу и без раздумий обратиться к врачу: выяснить, представляет ли угрозу такое состояние, можно только при специализированном вмешательстве.
В третьем триместре беременности характер выделений может, как сохранятся, так и несколько изменятся - и то, и другое при отсутствии крови в выделениях, болях в животе, качественных изменений выделений считается нормой. Так, выделения в третьем триместре беременности могут быть густыми, жидкими и даже водянистыми, главное - чтобы к ним не примешивался неприятный запах, выделения не были створоженными или пенистыми и не сопровождались зудом или жжением. Появление желтых или зеленоватых выделений, как и выделений с неприятным запахом на фоне дискомфорта указывает на присоединение инфекции. Установить, каким возбудителем были вызваны такие качественные изменения, следует на осмотре у врача, который и назначит адекватное лечение.
Более грозной ситуацией считается та, в которой выделения в третьем триместре беременности приобретают характер кровотечений. В этом случае, скорей всего, речь пойдет о низкой плацентации, когда плацента излишне плотно прилегает к маточному зеву или заходит на шейку матки, алая кровь при таком диагнозе может отделяться после физических усилий или полового акта.
Кроме того, кровотечения могут быть вызваны преждевременной отслойкой плаценты: внешнее кровотечение тогда схоже с менструальным кровотечением, сопровождается неприятными и даже болезненными ощущениями в животе. При появлении даже хотя бы сгустков крови в выделениях, и, тем более, если их появление сопровождается болями, необходимо как можно скорей обратиться за медицинской помощью. Ведь вполне возможно, что ситуация представляет определенную опасность, может понадобиться постельный режим, а в отдельных случаях - и госпитализация. Кроме того, если плацента самостоятельно в будущем не займет правильное положение, роды будут проводиться методом кесаревого сечения. В худшем случае при плохих показателях и вовсе может возникнуть необходимость в стимуляции преждевременного родоразрешения.
Если же беременность такими осложнениями не сопровождается и все идет своим чередом, то за несколько дней до родов мамочка все равно столкнется с изменениями, касающимися выделений. Так, в какой-то момент на последних сроках дадут о себе знать густые слизистые выделения, окрашенные в розовый цвет. Это - слизистая пробка, отхождение которой указывает на непосредственную близость начала родов: при отхождении слизистой пробки следует быть готовой к тому, что родовые схватки начнутся со дня на день.
УЗИ в третьем триместре беременности является обязательным плановым обследованием, проводится оно обычно на сроке в 32-34 недели. Задача последнего, фактически «предродового» ультразвукового исследования - оценка развития органов и систем малыша, а также определение готовности материнского организма к предстоящим родам. Так, во время УЗИ в третьем триместре беременности врач оценивает размеры плода и подтверждает дату родов, определяет соответствие развития плода назначенной дате родоразрешения.
Определяется во время проведения ультразвукового исследования предлежание плода, что дает возможность определиться с тактикой ведения родов (ягодичное или тазовое предлежание может стать показанием к кесаревому сечению). Задачей УЗИ в третьем триместре беременности также становится определение степени зрелости плаценты и ее расположение, оценка маточно-плацентарного и фетоплацентарного кровотока.
Как и на более ранних сроках, в третьем триместре беременности УЗИ позволяет выявить развития плода. Хоть грубые патологии можно определить еще во время первого и второго планового УЗИ, некоторые заболевания ребеночка, например, гидронефроз почек (жидкость в почках), проявляются лишь к концу беременности. Выявив ту или иную патологию, врач сможет определиться с дальнейшей тактикой: возможно, понадобится преждевременное родоразрешение или будет принято решение об оперативном вмешательстве сразу после появления ребенка на свет.
В третьем триместре беременности риск «подхватить» простуду вновь возрастает, и на этом этапе простудные заболевания опять представляют достаточно серьезную опасность. Хоть в начале третьего триместра плацента в достаточной мере обеспечивает барьер для проникновения вирусов и инфекций, в некоторых случаях плацентарное препятствие может не сработать, пропустив к малышу болезнетворные микроорганизмы. Угрожающим может быть попадание вирусов в околоплодные воды, если они «прорвутся» через ослабленный плацентарный барьер: ребенок может токсичные воды глотнуть, что грозит серьезными осложнениями.
Опасна простуда в третьем триместре беременности и своей «способностью» при затяжном течении приводить к преждевременным родам. На поздних «предродовых» сроках простуда значительно осложняет процесс протекания родов - ослабленный организм женщины справляется с родами с большим трудом. Кроме того, простудные заболевания на последних сроках беременности нередко становятся показанием к госпитализации - сразу после родов малыша изолируют от матери во избежание атаки инфекции на младенческий беззащитный организм.
Простуда в третьем триместре беременности требует обязательного и безотлагательного лечения, которое усложняется еще и по причине запрета на большую часть лекарственных препаратов. В первую очередь, больной необходим будет постельный режим - простуду ни в коем случае нельзя переносить на ногах. Разрешенные средства для лечения простуды строго регламентированы, по большому счету, используются лишь отвары на основе лекарственных трав и их кореньев (для полосканий горла и приема вовнутрь), солевые растворы (для промывания носа и полосканий горла), ингаляции с применением, опять-таки, целебных трав и с добавлением соды и соли. Кстати, с травами будущей мамочке тоже следует быть осторожной, не все они обладают исключительно и гарантированно положительным эффектом. К разрешенным травам специалисты относят липовый цвет, мать-и-мачеху, подорожник, солодку (чаи), а также траву термопсиса, цветки календулы, душицу, ромашку аптечную, корень или травы алтея лекарственного (отвары для отхаркивания). Воспаленное горло полоскать можно отваром ромашки с добавлением соды, а для промываний носа использовать солевые растворы или капли.
Для профилактики простудных заболеваний, в первую очередь, следует избегать мест с большими скоплениями людей, особенно, в сезоны «разгула вирусов». Кроме того, не лишним будет одеваться в соответствии с погодными условиями, избегать сквозняков, соблюдать режим питания с употреблением в достаточных количествах витаминов.
Но не всегда простуду беременной удается перенести без повышения температуры: вирусные и инфекционные заболевания, как известно, очень часто сопровождаются реакцией организма в виде температурного синдрома. И в этом случае тоже может возникнуть немало проблем: высокая температура ослабляет плацентарный барьер и делает малыша уязвимым для вирусов и инфекций. Потому, с температурой тоже обязательно нужно «разбираться», но делать это необходимо грамотно и в соответствии с определенными правилами.
Так, температуру до 37,7-38 градусов специалисты рекомендуют не сбивать, а при значительном повышении температуры - пользоваться исключительно народными средствами. Вот только речь не идет о растираниях уксусом или водкой - хоть такие действия и способны снизить температуру, но также могут навредить малышу по причине проникновения ядовитых веществ в кожу и кровь. А вот безопасными «помощником» в борьбе с высокой температурой является теплое питье: подогретое молоко с медом, отвар липового цвета, чай с малиной и лимоном, компот из сухофруктов. Теплые напитки помогают пропотеть, а значит, снизить температуру за счет отделения пота.
Не рекомендуется также при повышенной температуре ложиться под теплое одеяло, надевать шерстяные носки, ведь так можно температуру, наоборот, еще больше повысить. В качестве жаропонижающего средства как крайней меры - если не помогают чаи и отвары - разрешен одноразовый прием Парацетамола. Ни в коем случае нельзя употреблять Аспирин! Этот препарат способен провоцировать маточные кровотечения, и токсичен для плода.
И еще: в отдельных случаях температура в третьем триместре беременности на уровнях в 37-37,4 градуса может считаться нормой. Несколько повышенная температура может быть обусловлена гормональными изменениями во время беременности и повышенным уровнем прогестерона в организме.
Большое значение для нормального самочувствия и полноценного развития ребенка отводится питанию на поздних сроках беременности. Сейчас малыш уже практически сформирован и активно набирает вес, задача мамы - «обеспечить» его необходимыми для этого питательными и полезными веществами. Так, питание в третьем триместре беременности обязательно должно предусматривать ежедневное поступление белка, источником которого служит отварное нежирное мясо и рыба. Вот только с рыбой беременной следует быть осторожной: некоторые сорта рыба содержат достаточно большое количество ртути, вредной для малыша. Оптимальный «вариант» для женщины - треска, лосось, тунец, а вот от королевской макрели лучше отказаться. Опять-таки, белком и дополнительно кальцием малыша обеспечат яйца, молочные и кисломолочные продукты.
Желательно обогатить рацион свежими овощами и фруктами - достаточное количество клетчатки станет профилактикой запоров, а витамины и минеральные вещества поддержат жизненные силы и организм в тонусе. Полезными продуктами для беременных на любом сроке, в том числе, и в третьем триместре беременности, являются говядина, говяжья печень, гранатовый и томатный сок, которые поддерживают уровень гемоглобина и препятствуют развитию анемии.
От мучных продуктов, кондитерских изделий, сладостей, сладкой газировки лучше на время отказаться - они могут спровоцировать дополнительный набор веса, нежелательный во время беременности. Кроме того, следует исключить из рациона жирную и острую пищу: помимо того, что такая еда может быть причиной изжоги, она еще и задерживает жидкость в организме и развитие отеков. Во избежание такой ситуации следует ограничить потребление соли, а также тщательно соблюдать водно-питьевой баланс: количество потребляемой жидкости в день не должно превышать 1,5 литра, включая соки, супы, молоко, фрукты.
Пищу принимать лучше дробно, часто и небольшими порциями, кушая тогда, когда в этом есть потребность. Пища должна быть здоровой и натуральной, от еды быстрого приготовления и всевозможных полуфабрикатов лучше отказаться. В целом, дневная норма потребляемых калорий должна составлять около 3 000 ккал.
Витамины в третьем триместре беременности все так же «актуальны» и необходимы, как для матери, так и растущего не по дням, а по часам малыша. Конечно, оптимальным считается вариант, при котором будущая мама все витамины и микроэлементы получает из пищи - и поэтому тоже вопросу сбалансированного питания отводится такое внимание. Но случается, что женщине может быть показан и дополнительный прием витаминов, в этом случае, выбор наиболее подходящего поливитаминного комплекса следует обсудить с врачом. Итак, какие витамины в третьем триместре беременности в обязательном порядке должны поставляться в организм будущей мамы?
Витамин А - необходим для роста и развития кожи, костей, слизистой оболочки глаз малыша, для нормальной работы печени и иммунной системы мамы, а также в качестве профилактики анемии (способствует усвоению железа);
Витамины группы В - участвует в создании клеток крови ребенка и предотвращает появление судорог у мамы;
Витамин С - укрепляет стенки кровеносных сосудов, поддерживает иммунную систему, однако превышать дозу не рекомендуется, поскольку это может повлечь за собой развитие и/или усугубление гестоза;
Витамин Е - готовит легкие малыша к самостоятельному дыханию, снижает угрозу преждевременных родов;
Витамин К - принимает участие в регуляции свертываемости крови, предотвращает возможные кровотечения;
Витамин Д - совместно с кальцием поддерживает нормальное состояние костной ткани, требуется для развития костей и зубов ребенка.
Третий триместр, фактически заключительный этап беременности, женщина уже с нетерпением ждет момента, когда хлопоты, связанные с вынашиванием ребенка и дальнейшим его рождением останутся в прошлом. Поскольку к концу беременности женщины «задач» у будущих родителей еще больше добавляется (к моменту схваток следует быть в полном «всеоружии», позаботившись о принадлежностях для младенца заранее), интимные утехи несколько отходят на второй план. Да и сексуальное влечение у будущей мамы несколько «угасает»: большой живот мешает нормально передвигаться и переворачиваться в кровати, время от времени дает о себе знать изматывающая изжога, беременная все чаще устает и все чаще требует отдыха.
А значит, мужчине придется быть максимально внимательным и терпеливым к супруге в положении, отчасти «усмирив» на время желания плоти. Так, третий триместр беременности считается одним из ответственных и достаточно опасных периодов, во время которого сексуальную активность желательно ограничить. Особенно это важно на 8 месяце, когда интенсивные физические контакты могут спровоцировать сокращения матки и вызвать преждевременные роды.
Не следует практиковать интимные ласки в случае, когда малыш занял головное предлежание - существует опасность травмирования плаценты во время мышечных сокращений матки. Запрещен секс в третьем триместре также, если уже отошли околоплодные воды, когда ребенок при отсутствии защиты от плодного пузыря уязвим для инфекций.
Насколько возможна практика секса в третьем триместре беременности, паре расскажет врач. В целом, если беременность протекает нормально и без каких-либо серьезных осложнений, нечастые любовные утехи все же допустимы, главное - выбирать позы, позволяющие избегать давления на живот и чрезмерно глубоко «мужского проникновения».
3-ий триместр беременности — это особый период в жизни женщины, вступление в который ознаменуется окончательным формированием малыша и активной подготовкой к главному событию — рождению ребенка. Во время 3 триместра беременности происходит совершенствование внутренних органов и функциональных систем плода.
Когда начинается 3 триместр беременности? По акушерскому календарю третий триместр начинается с 27 недели и продолжается до родов. Изменения в организме женщины и развитии плода становятся заметнее и очевиднее с каждым днем. Округлившийся во втором триместре живот, теперь увеличивается каждый день, матка расширяется, а ребенок активно набирает вес. Этот процесс создает определенные трудности для будущей матери, усложняет выполнение даже самых обычных повседневных дел и задач.
Прибавка в весе в 3 триместре беременности существенно отличается по скорости и объему от предыдущих периодов. В последние месяцы малыш активно растет, увеличиваются мышечные ткани и подкожная жировая прослойка. Помимо роста будущего ребенка, отмечается увеличение объема околоплодных вод и утолщение плаценты. После 35 недели беременности женщина может потерять в весе и это не должно ее беспокоить. Данный факт объясняется тем, что в предродовой период уменьшается объем амниотической жидкости.
Ведение беременности в 3 триместре сводится к более внимательному наблюдению за состоянием женщины и постоянному мониторингу развития плода. План посещений гинеколога-акушера в третьем триместре меняется при приближении к предполагаемой даты родов:
План посещений напрямую зависит от состояния беременной женщины и ее будущего ребенка, при выявлении отклонений от нормы или опасных факторов для каждой пациентки может быть установлен индивидуальный график. На каждом приеме врач проводит ряд стандартных акушерских манипуляций — выслушивает сердцебиение плода, измеряет окружность живота и высоту матки, проводит динамический контроль отеков, проверяет состояние мочевыделительной системы и почек по анализу мочи. При необходимости перед каждым посещением гинеколога может быть назначен общий анализ крови для контроля за состоянием и функционированием внутренних органов и систем.
В преддверии 30 недели назначается подробное обследование женщины. На этот срок приходится начало декретного отпуска. В комплексное обследование входит расширенный перечень лабораторных обследований, ЭКГ, последнее плановое УЗИ, КТГ и дополнительная допплерометрия (по назначению врача).
Состояние беременной женщины в последнем триместре беременности осложняется не только повышением физической нагрузки на организм, но и эмоциональными переживаниями, вызванными предстоящими родами. Какие-то недомогания считаются естественными в этот период беременности, другие выступают опасным фактором, требующим установления причин и коррекции. Рассмотрим подробнее, с какими проблемами может столкнуться женщина в последнем триместре:
В преддверии оформления декретного отпуска беременная женщина по плану проходит повторное полное обследование, контрольный мониторинг и оценку состояния ее и ребенка. В 3 триместре беременности перечень анализов почти такой же, как и во время первого обследования при оформлении на учет в женскую консультацию. В комплекс исследований входят как стандартные анализы, так и дополнительные виды диагностики:
Дополнительно к лабораторным исследованиям проводится инструментальная диагностика:
Если есть необходимость, некоторые виды исследований могут проводиться повторно перед родами.
Предродовой период — крайне неподходящее время для болезней, но от них никто не застрахован. К лечению любых болезней, недомоганий и патологий в 3 триместре надо подходить с осторожностью и особым вниманием. У многих женщин защитные функции плаценты на данном этапе снижаются, поэтому патогены и лекарственные препараты могут попадать в полость матки.
Даже безобидная простуда при беременности в 3 триместре может оказать негативное воздействие на состояние здоровья будущей матери, повлиять на состояние ребенка и протекание родовой деятельности. Чем опасна простуда при беременности в 3 триместре? Степень опасности простуды возрастает в зависимости от интенсивности и характера проявлений, а также от срока.
Наиболее опасным считается простуда во время 3 триместра на последних неделях беременности. Если женщина заболевает ОРЗ в любой форме при беременности 3 триместра, начиная с 36 недели, ее срочно госпитализируют. Такая предосторожность обусловлена тем, что ослабленный иммунитет и постепенное старение плаценты могут привести к инфицированию околоплодных вод. Кроме того, ослабленный организм женщины может плохо справляться с родовой деятельностью. Также стоит обратить внимание на симптомы простуды во время беременности в 3 триместре:
Лечение простуды во время беременности в 3 триместре нужно проводить под наблюдением врача, строго выполняя все его рекомендации. Лечение простуды на всех сроках беременности должно проводиться комплексно, помимо снятия болезненных симптомов, необходимо устранить бактериальное воспаление и восстановить нарушенные защитные функции организма. С последней задачей хорошо справляется диета с большим содержанием различных овощей и фруктов, прием витаминных комплексов для беременных. Антибиотики при беременности в 3 триместре применяются в крайне редких случаях, когда риск развития осложнения болезни признается выше, чем риск использования лекарственных препаратов.
Сезонные вирусные инфекции могут доставить массу неприятных моментов любому человеку. Если же говорить о беременной женщине, ОРВИ при беременности 3 триместре осложнено тем, что к концу срока организм женщины уже ослаблен нагрузками и функции иммунной системы снижены. Процедура лечения ОРВИ при беременности в 3 триместре также имеет сложности из-за того, что многие препараты на этом сроке женщине противопоказаны.
Вирусные заболевания на начальном этапе сопровождаются слабостью, насморком, повышением температуры. В дальнейшем к вирусной может присоединиться бактериальная инфекция, что усложняет процесс восстановления организма. Чтобы этого избежать, сразу после первых признаков ОРВИ нужно начинать комплексное лечение, в состав которого должны входить противовирусные, общеукрепляющие и иммуностимулирующие средства.
Многие противовирусные препараты при беременности в 3 триместре категорически запрещены, но бороться с ОРВИ только народными средствами также опасно. К противовирусным препаратам, официально разрешенным при беременности 3 триместра, относятся такие лекарственные средства:
Первым симптомом ОРВИ чаще всего выступает температура от 37 градусов и выше, в 3 триместре беременности нельзя позволять температуре повышаться. Бороться с повышением температуры можно препаратами с содержанием парацетамола или ибупрофена. Чтобы не злоупотреблять лекарствами можно для снятия температуры применять уксусные обтирание, обильное теплое питье (чай с малиновым вареньем, с медом, натуральные ягодные морсы).
Молочница при беременности в 3 триместре развивается на фоне гормональных изменений и ослабления иммунной системы. Причиной развития молочницы является грибок Кандида, который в небольших количествах содержится в естественной микрофлоре влагалища. Молочница или кандидоз начинается в состоянии, при котором создаются условия для активного размножения грибка.
Лечение молочницы при беременности в 3 триместре проводится с помощью препаратов местного действия — вагинальных свечей, таблеток. Оральные противогрибковые препараты при беременности применяются только в крайних случаях, например, при угрозе развития генерализированного кандидоза. Чем лечить молочницу при беременности 3 в триместре? Беременным женщинам можно использовать свечи Пимафуцин и Гексикон, вагинальные таблетки Клотримазол. Для укрепления местного иммунитета можно пропить курс пробиотиков (Вагилак). Показан прием специализированных витаминных комплексов.
Герпес при беременности в 3 триместре — не просто неприятное, но и опасное состояние. Это связано с тем, что защитные функции плаценты на последних неделях беременности уже снижены. Активация вируса герпеса может привести к внутриутробному заражению ребенка.
Герпес на губе при беременности в 3 триместре нужно в течение дня несколько раз обрабатывать противовирусными препаратами на основе ацикловира (Герпевир, Зовиракс). Хорошо зарекомендовала себя в борьбе с вирусными высыпаниями на коже мазь Виферон. Чтобы избавиться от герпеса как можно скорее, использовать мазь нужно часто, через каждые 1-1,5 часа, предварительно удалив с поверхности кожи предыдущий слой. Для восстановления иммунитета рекомендуется обогатить рацион питания свежими овощами и фруктами.
К питанию в 3 триместре беременности стоит отнестись с особым вниманием, так как этот период сопряжен одновременно с несколькими проблемами:
Все эти нарушения при беременности 3 триместра можно и нужно корректировать с помощью специально разработанной диеты. Обратить внимание надо не только на рацион, но также на способы приготовления пищи и режим питания. Специалисты рекомендуют употреблять пищу 5-6 раз в день небольшими порциями, так можно легко утолить голод и избежать изжоги. Приветствуются овощные, фруктовые, ягодные и кисломолочные перекусы между приемами пищи.
К рекомендованным углеводам относятся каши из гречки, овсянки, риса, макароны из твердых сортов пшеницы, хлеб цельнозерновой, ржаной, с отрубями. Белковые продукты лучше подбирать из нежирных сортов мяса и рыбы — филе курицы, говядина, телятина, хек, лосось, кета. Исключить полностью нужно острые, маринованные, жареные блюда, фаст-фуд, сладкую сдобную выпечку, жирные соусы. Употребление молока на последних неделях стоит сократить, лучше отдать предпочтение кисломолочным продуктам. Кофе при беременности в 3 триместре категорически запрещено, так как он повышает тонус сосудов. Также не рекомендуется употребление крепкого чая.
В последние месяцы беременности использовать лекарственные препараты нужно с большой осторожностью. Защитные свойства плаценты перед родами снижаются, сама плацента истончается, поэтому риск попадания лекарств при беременности в 3 триместре в полость матки очень велик. К наиболее востребованным препаратам относятся:
Чем опасен 3 триместр беременности? К основным опасностям этого периода относятся:
Чтобы исключить развитие подобных отклонений и патологий, нужно регулярно посещать врача и сдавать контрольные анализы. При первых признаках нарушений в этот период специалисты рекомендуют лечь в стационар под круглосуточное медицинское наблюдение. Также для устранения возможных угроз, нужно соблюдать правильный режим, сбалансировано и своевременно питаться, избегать стрессов, регулярно гулять на свежем воздухе.
Что нельзя в 3 триместр беременности? Женщине необходимо соблюдать элементарные правила осторожности — не поднимать тяжести, не перенапрягаться, но и вести полностью сидячий домашний образ жизни тоже нельзя. Прогулки на свежем воздухе, легкие физические нагрузки и упражнения при беременности в 3 триместре позволят избежать застойных процессов в малом тазу, улучшат кровообращение и укрепят иммунную систему.
Беременные женщины в последнем триместре беременности начинают испытывать трудности и ограничения в привычных для обычного человека вопросах. К наиболее часто встречающимся проблемам относятся:
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: 21673 Дата публикации: 29.11.2017Третий триместр беременности – финишная прямая этого счастливого состояния. Какие же изменения ждут ребенка?
Вот уже и две трети пути остались позади. Совсем скоро вы увидитесь со своим долгожданным сокровищем, сможете взять его на руки и прижать к груди. Но сейчас радостные ожидания могут перемешиваться с нотками тревоги – ведь роды уже совсем скоро – и с физической усталостью. Действительно, беременная матка занимает немало места и может мешать нормальной работе внутренних органов. Становится все тяжелее ходить, могут появляться отеки.
Но все эти трудности можно и нужно пережить, помня о том, что беременность не вечна, и спустя совсем немного вы, счастливая, довольная и легкая, будете гулять в парке с коляской и любоваться новым жителем нашей планеты, так похожим на вас и вашего супруга.

Третий триместр беременности – это период с начала двадцать девятой недели беременности до самих родов. Эта пора уже вряд ли будет такой же безоблачной, как времена «золотого» второго триместра. Тело становится все более тяжелым и неповоротливым, возникают проблемы с кишечником из-за заметно выросшей матки, часто могу появляться боли в спине и в ногах. Это неудивительно – ведь, кроме трех килограммов своего сокровища вы носите еще и 6-9 килограммов сопутствующего веса: околоплодных вод, плаценты, дополнительного объема крови. Все это вместе, конечно, ощутимо меняет вашу фигуру и осанку. Но ведь оно того стоит – осталось совсем чуть-чуть, и ваш малыш оповестит громким криком о своем появлении на белый свет. Разве это не достойная награда за некоторый пережитый дискомфорт?
Во время третьего триместра малыш уже не меняется так сильно, как раньше. Теперь он в основном растет и набирается сил, чтобы родиться. Формирование органов уже фактически закончено, но необходимо еще некоторое время для полного созревания и развития малыша. Рассмотрим подробнее развитие ребенка в этот период.
Двадцать девятая неделя. Иммунная система малыша начинает функционировать самостоятельно. Температура его тела может оставаться постоянной длительное время, он начинает самостоятельно ее регулировать. Через мамин животик малыш может видеть тени различных объектов. Также ребенок начинает реагировать на вкус еды, которой питается мама.
Морщинистая кожа малыша становится все более гладкой. Костный мозг занимает позицию центрального органа кроветворения. Он отвечает за производство эритроцитов – красных кровяных телец. Длина ребенка – 37 см. Вес – около 1,2 кг.
Тридцатая неделя. Ребенок продолжает накапливать жир. Легкие активно готовятся к жизни вне маминого животика. Малыш вдыхает околоплодные воды, его грудная клетка попеременно сжимается и расширяется.
Продолжается рост головы и в частности головного мозга. Поверхность мозга, ранее гладкая, начинает становиться извилистой. Таким образом, объем ткани мозга увеличивается. Это готовит малыша к жизни вне материнской утробы.
У малыша вырабатывается свой режим сна и бодрствования. Он тренирует свои легкие, поднимая грудную клетку. Это иногда может вызвать икоту. На этой неделе ребенок уже, скорее всего, перевернется головкой вниз и будет находиться в таком положении до родов. Длина ребенка – 39 см. Вес – около 1,4 кг.
Тридцать первая неделя. Теперь малыш накапливает «белый жир» — он находится прямо под кожей и делает ее более плотной и ровной. Все системы и органы становятся более развитыми. Увеличивается объем крови. Сформированы альвеолярные мешочки и бронхи.
Наблюдается интенсивное развитие мозга. Малыш получает информацию через все органы чувств. Как правило, на этом сроке исчезает тонкий волосяной покров со всего тела ребенка. Малыш активно запасает кальций, фосфор и железо. Его рост в длину немного замедляется, а вес начинает значительно увеличиваться.
Если ребенок родится на этой неделе, его шансы выжить очень высоки, ведь он уже в состоянии самостоятельно дышать. Длина ребенка – 40 см. Вес – около 1,5 кг.
Тридцать вторая неделя. Головка ребенка уже пропорциональна телу. Головной мозг приобретает бороздкообразную структуру. Меняется цвет кожи с красноватого на розовый, сосуды больше не просвечивают. Малыш прекрасно слышит, он в состоянии узнать стук маминого сердца, ее голос. Длина ребенка – 41 см. Вес – около 1,7 кг.
Тридцать третья неделя. Заканчивают свое формирование ногти и волосяные фолликулы. Малыш спит большую часть суток. И, скорее всего, во время сна он может видеть сны. Это можно предположить из того, что его зрачки двигаются в манере, присущей быстрому сну. У малыша уже присутствуют все рефлексы, свойственные новорожденным, только они пока ослаблены. Длина ребенка – 42 см. Вес – около 1,9 кг.
Тридцать четвертая неделя. Пушок лануго на теле малыша исчез почти полностью, слой первородной смазки стал гуще и толще. Легкие почти готовы к обеспечению нормального самостоятельного дыхания.
Наблюдается активное развитие иммунной системы. Подкожный жир продолжает накапливаться. Волосы на голове становятся гуще. Малыш выпивает около 0,5 л околоплодных вод в течение дня и выделяет такой же объем мочи. Длина ребенка – 43 см. Вес – около 2,1 кг.
Тридцать пятая неделя. Малыш становится пухлым благодаря накопленному подкожному жиру. Наблюдается стремительный набор веса. Количество околоплодных вод, наоборот, начинает постепенно уменьшаться.
Продолжается окостенение скелета. Полностью сформированы внешние половые органы. По-прежнему быстро развивается мозг. А вот череп малыша остается мягким – именно это поможет ему благополучно преодолеть родовые пути. Длина ребенка – 44 см. Вес – около 2,3 кг.
Тридцать шестая неделя. Малыш становится более неповоротливым. Лицо становится гладким и полным, появляются толстые щечки. На пальчиках ручек и ножек выросли длинные ноготки. Завершается совершенствование систем органов. Иммунная система достаточно созрела, чтобы защитить малыша от инфекций после рождения. Длина ребенка – 45 см. Вес – около 2,5 кг.
Тридцать седьмая неделя. Ребенок накапливает до 30 г жира в день. В кишечнике скапливается большое количество мекония – первородного кала. Начинает образовываться миелиновый слой нейронов головного мозга. Этот процесс будет продолжаться и после рождения.
Малыш вполне развит и готов к рождению. В этот период он опускается головкой в низ таза. Роды могут наступить уже в любой момент. Длина ребенка – 47 см. Вес – около 2,7-2,8 кг.
Тридцать восьмая неделя. Легкие малыша уже вполне готовы к свиданию с воздухом. Они продолжают расти и выделять поверхностно-активные вещества. Ребенок активно глотает околоплодные воды и часть мекония.
Роды, начавшиеся на этой неделе, считаются своевременными. Время родов зависит от многих факторов. Но, независимо от даты начала родов, внутриутробное развитие малыша на этом сроке заканчивается. В дальнейшем он будет только набирать вес. Длина ребенка – 48-49 см. Вес – около 2,9-3,0 кг.
Тридцать девятая неделя. Полностью сформированы все органы и системы. Кожа становится еще светлее. Мозг малыша все еще развивается, и будет продолжать в том же темпе первые три года жизни. Длина ребенка – 50-51 см. Вес – около 3,1-3,2 кг.
Сороковая неделя. По-прежнему накапливается миелиновый слой нейронов. Не все кости полностью срослись, некоторые не окостенели. Но, опять-таки, это необходимо для успешного рождения малыша. Длина ребенка – 52-53 см. Вес – около 3,3-3,4 кг.
Так заканчиваются акушерские 40 недель беременности. Конечно же, роды вряд ли выпадут именно в назначенный день. Вполне вероятно, что малыш захочет родиться на одну-две недели раньше или позже ожидаемого срока. Но не стоит переживать по этому поводу – своевременное посещение врача поможет избежать каких-то непредвиденных ситуаций. Прислушивайтесь к себе и к своему ребенку, соблюдайте здоровый образ жизни, и все произойдет именно в тот момент, когда это необходимо!

Чтобы третий триместр беременности прошел для вас и вашего чада как можно легче и радостнее, прислушайтесь к простым рекомендациям:
1. Побольше общайтесь с малышом! Он прекрасно слышит и различает звуки, которые его окружают, обладает зрительным восприятием, чувством вкуса, различает некоторые запахи. С этого периода можно обучать ребенка. Разговаривайте с ним, слушайте вместе музыку, приучайте к определенным биоритмам. Это прекрасная возможность получить удовольствие от общения со своим маленьким родным человечком!
2. Продолжайте здоровое питание. Лучше избегать кислого и острого, газированных напитков. Питаться лучше дробно и часто. Сразу после еды принимать лежачее положение не стоит.
3. Выпивайте в день 8 стаканов воды и ешьте побольше клетчатки, чтобы избежать запоров.
4. Ешьте продукты, богатые железом и фолиевой кислотой – зерновые, бобовые, мясо, темно-зеленые овощи. Помните: сейчас витамины нужны не только малышу, но и вам!
5. Обязательно ходите на курсы по подготовке к родам. Вы должны знать основные факты о болях в животе во время схваток. Это поможет отличить ложные схватки от реальных. Как правило, ложные схватки ощущаются в передней части живота, а реальные начинаются в спине и приходят на переднюю часть.
6. Больше отдыхайте, заботьтесь о себе. Не стоит нагружать себя большим количеством дел. Вы уже и так изрядно потрудились и заслужили небольшую передышку перед родами.
7. Секс лучше свести к минимуму или вообще прекратить.
8. Обращайте внимание на наличие выделений. Это поможет не пропустить отхода вод.
9. Прекратите подъем тяжестей, будьте осторожны, старайтесь не травмировать спину. Не нужно проявлять геройство и стараться оставаться на ногах длительное время. Сейчас вам необходим частый отдых.
10. Обязательно продумайте несколько вариантов, как добраться до больницы в нужное время. Также у вас к этому времени уже должны быть собраны «тревожные чемоданы» в роддом: необходимые вещи для вас и для малыша. Список таких вещей обычно выдают в роддоме.
11. Сконцентрируйтесь на благополучных родах и здоровом ребенке. Ведь скоро вам предстоит огромная радость – вы станете мамой!

12. А вообще, третий триместр беременности – это чудесное время! Позади две трети пути. Пройдены испытания первых двух триместров. Вы уверены, что с вашим малышом все в порядке, он здоров и крепок. Вы чувствуете его движения. И с каждым днем ваша с ним встреча приближается! Уже совсем скоро вы услышите его первый крик, и впервые возьмете его на руки! А разве бывает большее счастье?
Что происходит в это время с малышом, какие проблемы могут возникнуть у будущей мамы и как их избежать?
Последний триместр начинается с 29 недели беременности и продолжается до родов. Срок 28 недель считается границей между вторым и третьим триместрами потому, что, если ребенок родится после 28 недель, он достигает веса более 1000 г, роста более 35 см и при соответствующем выхаживании и лечении приобретает высокие шансы к дальнейшей жизни и развитию вне утробы матери. Так как нагрузка на организм женщины в последнем триместре максимальна, то повышается риск развития различных осложнений беременности.
В течение третьего триместра плод становится достаточно крупным, поэтому он уже не может легко и многократно изменять свое положение в полости матки. В ответ на шевеления плода матка может приходить в кратковременный тонус: таким образом она как бы направляет малыша, чтобы он расположился головкой вниз – в головном предлежании, так как именно в таком положении ему легче всего будет преодолеть родовые пути. Окончательное положение плода формируется, как правило, к 34–35 неделям беременности, так как после этого срока в матке становится слишком тесно, чтобы значительно изменить положение.
7 месяц. На 29–32 неделе беременности у малыша идет активное совершенствование нервной системы: вокруг нервных волокон формируется миелиновая защитная оболочка, активно развивается головной мозг – увеличивается количество и глубина извилин. На этом сроке беременности у плода уже функционируют органы чувств: он слышит звуки и отличает голос матери, ощущает вкус, способен видеть и осязать!
К 32 неделям беременности в достаточной степени накапливается подкожная жировая клетчатка, расправляются складки на коже, строение тела плода становится более пропорциональным за счет уменьшения размеров головы относительно туловища и конечностей. Развитие внутренних органов достигает достаточно высокого уровня: в легких происходит накопление сурфактанта – поверхностно-активного вещества, покрывающего легочные альвеолы изнутри и не позволяющего им спадаться на выдохе. Поджелудочная железа уже выделяет гормон инсулин, отвечающий за нормализацию уровня глюкозы в крови. Окончательно формируется структура печени и почек. К концу 32 недели происходит значительный прирост веса плода за счет активного накопления жира: масса тела ребенка достигает 1700 г, его рост 40–41 см.
8 месяц. С 33 по 36 неделю беременности рост плода идет активными темпами, средняя прибавка веса составляет 28 г в сутки – примерно 1?% массы тела! На пальчиках рук и ног выросли ноготки, на руках они достигают кончиков пальцев, на ногах пока не доходят до конца ногтевых фаланг. У малыша уже достаточно хорошо развиты глотательный, сосательный и дыхательный рефлексы. Находясь в матке, он активно заглатывает околоплодные воды, из которых в почках образуется до 500 мл мочи в сутки. Плод мочится в околоплодные воды, принимая таким образом участие в их выработке. Все тело малыша обильно покрыто сыровидной смазкой, а количество пушковых волос (лануго) постепенно уменьшается, хрящи носа и ушек приобретают упругость. У мальчиков яички опускаются в мошонку. У плода уже имеется индивидуальный ритм периодов сна и активности, который, к сожалению, далеко не всегда совпадает с маминым. К концу 36?й недели беременности рост малыша достигает 45–48?см, вес – 2400–2500 г.
9 месяц. В течение последнего месяца беременности (37–40 недели) завершаются процессы созревания плода, он уже окончательно готов к жизни вне утробы матери. К моменту рождения малыш достигает максимума веса и роста, которые могут значительно варьировать: вес плода при рождении может составлять от 2500 до 4500 г, рост – от 45 до 55?см и более. Столь значительные различия можно объяснить, во-первых, особенностями конституции родителей будущего ребенка: все люди имеют разное телосложение, рост и вес, что, естественно, по наследству передастся и ребенку. Кроме того, «габариты» малыша могут быть обусловлены различными особенностями течения беременности, так как от этого во многом зависит уровень функционирования плаценты, а следовательно, и интенсивность обеспечения плода питательными веществами, необходимыми для его полноценного роста и развития.
К концу беременности малыш занимает всю полость матки, и, так как ему становится тесно, изменяется характер шевелений плода: они становятся менее амплитудными, больше напоминая толчки ножками и ручками. В это время наблюдается гораздо меньше крупноамплитудных движений – поворотов, переворачиваний, поэтому некоторые беременные начинают беспокоиться по поводу снижения двигательной активности плода. На самом деле причин для беспокойства нет: при доношенной беременности это нормально. Обычно интенсивность шевелений плода увеличивается в вечернее время.
На последнем месяце беременности количество сыровидной смазки на коже плода уменьшается, пушковые волосы – лануго – практически исчезают, оставаясь лишь в незначительном количестве на плечиках. Так как в организме матери начинаются процессы подготовки к родам, предлежащая часть – головка или тазовый конец плода – опускается и прижимается к входу в малый таз.
К моменту рождения малыш приобретает признаки зрелости, которые свидетельствуют о степени готовности к существованию вне утробы матери:
В последнем триместре беременности организм женщины испытывает значительные нагрузки, так как плод становится довольно крупным. В связи с этим беременная матка оказывает давление на соседние органы. Дно матки «подпирает» диафрагму, и женщине бывает трудно сделать глубокий вдох, полностью расправить легкие. Большая матка оказывает все более значительное давление на мочевой пузырь, что заставляет будущую маму часто посещать туалет и просыпаться несколько раз за ночь, чтобы помочиться. Сдавление крупных сосудов брюшной полости затрудняет венозный отток от нижних конечностей, что приводит к развитию чувства тяжести в ногах, появлению отеков в конце дня.
Будущая мама становится менее мобильной, так как большой живот не позволяет совершать движения, которые были легко выполнимы до беременности. Размягчение связок, обусловленное влиянием гормонов беременности прогестерона и релаксина, повышает вероятность подворачивания ног и даже падения, что требует от будущей мамы повышенной осторожности.
К началу третьего триместра беременности прибавка веса составляет примерно 7–8?кг, и к моменту родов добавится еще 4–5?кг. Таким образом, суммарный прирост массы тела за беременность составляет 10–12?кг. Если до беременности имелся дефицит веса, то прибавка может достигать 15?кг.
Крупные размеры матки, а также повышение двигательной активности плода в вечернее и ночное время, наблюдающееся довольно часто и не являющееся признаком патологии, являются причиной нарушения сна в 3 триместре беременности. Будущий малыш становится настолько большим, что его движения можно не только ощутить, но и увидеть, так как через переднюю брюшную стенку то и дело выпирают маленькие коленки или локотки. Крупные размеры плода могут стать причиной болезненных ощущений в момент шевелений. Чтобы избежать этого, беременной необходимо изменить положение тела, принять удобную позу. Прирост массы тела, большие размеры живота часто являются причиной болей в области спины у будущей мамы.
В 30 недель беременности женщине оформляется оплачиваемый дородовый и послеродовый отпуск, который продолжается 70 дней до родов и 70 дней после родов. Если ожидается рождение двойни, то отпуск начинается раньше – с 28 недель.
После ухода в декретный отпуск у будущей мамы появляется время для подготовки к появлению нового члена семьи. К тому же, приметой третьего триместра является сужение круга интересов беременной: ее волнуют вопросы, связанные с вынашиванием, рождением и воспитанием малыша, круг общения замыкается на таких же будущих мамах. Друзья и знакомые, с которыми общалась женщина до наступления беременности, на некоторое время отходят на второй план. Своеобразным проявлением изменения круга интересов является так называемый синдром «гнездования», при котором появляется выраженная мотивация к обустройству детской комнаты – ремонту, покупке мебели, а также к приобретению приданого и игрушек для малыша. Данные перемены обусловлены гормональными изменениями и являются необходимым приспособительным механизмом, способствующим созданию наилучших условий для выхаживания ребенка после рождения.
К 37–38 неделе в организме беременной запускаются процессы, направленные на подготовку к родам, которые обусловлены изменением гормонального фона. На смену прогестерону, «царствовавшему» в течение всей беременности, приходят гормоны эстрогены, синтез которых значительно усиливается при достижении плодом достаточной степени готовности к внеутробной жизни. Под влиянием эстрогенов повышается тонус матки: появляются так называемые тренировочные схватки, или схватки Брекстона-Хикса, которые характеризуются нерегулярностью и практически безболезненны. Под влиянием эстрогенов начинает «созревать» шейка матки: укорачивается, размягчается, приоткрывается шеечный канал, что проявляется отхождением слизистой пробки – комка слизи, иногда с небольшими прожилками крови. У будущей мамы формируется «доминанта родов», что проявляется желанием как можно скорей родить малыша, все интересы направлены на ожидание родов и подготовку к ним.
Когда все процессы подготовки к родам завершены, уровень эстрогенов достигает своего «пика», под влиянием предшественников, выделяемых готовым к внеутробному существованию плодом, в организме матери начинается синтез простагландинов, что и запускает регулярную родовую деятельность.
Так как в третьем триместре на организм будущей мамы оказывается максимальная нагрузка, то при наличии предрасполагающих факторов или сопутствующих хронических заболеваний возможны довольно серьезные осложнения беременности. Знать о них необходимо, так как ранняя диагностика и своевременное лечение значительно улучшают прогноз для матери и плода.
Гестоз. Данное состояние, которое называют также преэклампсией, нефропатией или поздним токсикозом, – одно из самых серьезных осложнений беременности, полностью излечивающихся после родоразрешения.
Клиническими проявлениями гестоза являются отеки, которые вначале могут быть не явными и проявляться только патологической прибавкой массы тела – более 350 г в неделю, появление белка в моче – протеинурия (в норме в моче белок не определяется) и повышение артериального давления. Причины и механизмы формирования гестоза, несмотря на активное изучение данного осложнения, до настоящего времени до конца не известны. Установлено, что факторами риска развития гестоза являются хронические заболевания, на фоне которых наступила беременность; первоочередное значение здесь имеют заболевания почек, гипертоническая болезнь, сахарный диабет и т. п. Вероятность гестоза увеличивается у беременных моложе 18 или старше 35 лет, при многоплодной беременности, наследственной предрасположенности к данному состоянию, а также у первородящих.
Гестоз опасен потому, что он является причиной развития осложнений, угрожающих жизни матери и плода. Самым тяжелым из них является эклампсия – приступ судорог с потерей сознания, возникающий вследствие отека головного мозга. Одно из типичных осложнений гестоза – преждевременная отслойка нормально расположенной плаценты, при которой плацента отделяется от стенки матки не после рождения плода, как это происходит в норме, а при его нахождении в матке. Это приводит к развитию внутреннего кровотечения, а в тяжелых случаях – к внутриутробной гибели плода, развитию массивной кровопотери у матери. Также при гестозах могут развиваться тяжелые нарушения работы внутренних органов – острая почечная, дыхательная, печеночная недостаточность и т. п.
Ввиду опасности гестоза лечение этого осложнения проводится только в условиях акушерского стационара. В число лечебных мероприятий входят создание лечебно-охранительного режима, магнезиальная терапия, средства для снижения артериального давления. При развитии тяжелых форм гестоза или отсутствии эффекта от лечения в интересах жизни матери и плода проводится досрочное родоразрешение.
Плацентарная недостаточность. Так называют нарушение нормального функционирования плаценты, при котором она полноценно не выполняет одну или несколько своих функций – дыхательную, барьерную, иммунологическую, питательную. Самыми выраженными проявлениями плацентарной недостаточности являются гипоксия плода, возникающая вследствие нарушения дыхательной функции плаценты, и синдром задержки развития плода – нарушение питательной функции. Данное состояние является следствием целого ряда осложнений беременности, таких, например, как гестоз, длительно существующая угроза прерывания беременности, неправильное расположение плаценты и т. п. Причинами плацентарной недостаточности могут быть хронические заболевания, на фоне которых наступила данная беременность: гипертоническая болезнь, хроническая анемия, сахарный диабет, патология почек, – а также вредные привычки, например курение, и неблагоприятные социально-бытовые условия.
Плацентарная недостаточность приводит к хронической гипоксии плода – недостаточному снабжению его кислородом и необходимыми питательными веществами. При нарушении питательной функции плаценты формируется синдром задержки развития плода (СЗРП), то есть отставание роста и массы плода от среднестатистических норм, характерных для определенного срока беременности. Диагностика данного осложнения проводится при УЗИ в сочетании с допплерометрией – исследованием кровотока в системе маточно-плацентарного кровообращения. Для лечения плацентарной недостаточности и СЗРП назначаются препараты, улучшающие маточно-плацентарное кровообращение: АКТОВЕГИН, ИНСТЕНОН, КУРАНТИЛ и др. При этом по возможности ликвидируется либо корригируется заболевание или осложнение беременности, которое явилось причиной развития недостаточности плаценты, назначаются седативные средства, поливитаминные комплексы.
Одышка. Это ощущение нехватки воздуха, возникающее в результате нарушения глубины, частоты или ритма дыхания. Для женщин характерен грудной тип дыхания, при котором дыхательные движения осуществляются в основном за счет движения грудной клетки и диафрагмы – мышечной перегородки между грудной и брюшной полостями. В третьем триместре дно матки располагается настолько высоко, что начинает давить на диафрагму, что препятствует хорошему расправлению легких на выдохе, поэтому дыхание становится менее глубоким, но для полноценного обеспечения организма матери и плода кислородом компенсаторно более частым.
У беременных одышка может возникать в покое, особенно в положении лежа на спине, за счет усиления давления дна матки на диафрагму, усиливаясь при физической нагрузке и на фоне стресса. К счастью, одышка является временным явлением, так как в конце беременности, примерно за 2 недели до родов, под влиянием процессов подготовки к родам головка плода опускается к входу в таз, и будущая мама отчетливо ощущает облегчение дыхания.
Для профилактики одышки нужно избегать переполнения желудка, пребывания в душных и прокуренных помещениях, лежать только на боку. Если одышка не проходит после отдыха, сопровождается патологическими симптомами: цианозом – посинением кожных покровов, болями в грудной клетке и др., – она может являться признаком серьезных заболеваний легких или сердечно-сосудистой патологии, поэтому в данном случае нужно немедленно обратиться к врачу акушеру-гинекологу или терапевту.
Бессонница. Нарушения сна являются частым осложнением, омрачающим течение беременности. Бессонница может проявляться в различных вариантах – в нарушении засыпания, слишком чутком сне, частых пробуждениях с невозможностью снова заснуть. Причины этого состояния у беременных разнообразны: это и шевеления плода, и неудобная поза во время сна из-за больших размеров живота, и частые пробуждения ночью, чтобы сходить в туалет. В конце беременности к этому списку могут прибавляться тренировочные схватки и беспокойство по поводу предстоящих родов.
Чтобы наладить сон, необходимо обеспечить удобство спального места; сделать это помогут специальные подушки для беременных, с которыми очень удобно спать на боку. Перед сном хорошо прогуляться в течение 30 минут на свежем воздухе, принять теплый душ, проветрить спальню. По поводу применения медикаментозных средств, улучшающих сон, необходимо посоветоваться с врачом, так как многие снотворные препараты в период беременности противопоказаны. Возможно применение травяных сборов.
Запоры. Данная неприятность является частым и довольно типичным спутником беременности. Появление запоров у будущих мам, даже если они до ожидания малыша никогда не сталкивались с этой проблемой, обусловлено расслабляющим влиянием гормона беременности прогестерона не только на мускулатуру матки, но и на гладкие мышцы кишечника, а также других полых органов – пищевода, мочеточников, мочевого пузыря и т. п. Запорам могут сопутствовать ощущения вздутия живота, горечь и неприятный привкус во рту, чувство переполнения кишечника.
Для борьбы с запорами в первую очередь необходимо питание с достаточным содержанием клетчатки, которая, разбухая, активизирует перистальтику и опорожнение кишечника. Клетчаткой богаты крупы, овощи и фрукты (морковь, тыква, свекла, яблоки, кабачки и т. п.), чернослив и курага, хлеб грубого помола. Хороший послабляющий эффект оказывают кисломолочные продукты – кефир, бифидок, простокваша. Для профилактики запоров необходимо употреблять достаточное количество жидкости – не менее 1200–1500 мл в сутки. Вторым важным моментом, помогающим справиться с запорами, является достаточная двигательная активность – прогулки на свежем воздухе, занятия гимнастикой, плавание и т. п.
При неэффективности немедикаментозных методов иногда приходится прибегать к назначению слабительных средств, но делать это можно только после консультации врача: многие препараты, усиливающие перистальтику кишечника, противопоказаны во время беременности, так как усиливают и сократительную активность матки.
Варикозное расширение вен. Во время беременности создаются условия для затруднения венозного оттока. Это происходит, во-первых, за счет ослабления сосудистой стенки под влиянием гормонов, во-вторых, за счет значительного прироста объема циркулирующей крови, который к концу беременности достигает 2000–2500 мл, а в-третьих, за счет затруднения венозного оттока от нижних конечностей ввиду сдавления сосудов брюшной полости увеличенной маткой. В силу перечисленных причин многие будущие мамы сталкиваются с отеками ног, которые усиливаются к вечеру, с болями и тяжестью в области нижних конечностей, судорогами ног, а также с появлением узловатых выступающих синеватых вен на ногах.
Мерами профилактики варикоза у беременных являются ношение компрессионного трикотажа – специальных колготок и чулок, поддерживающих сосуды ног в хорошем тонусе; их размер вам подскажет врач. Необходимо носить удобную обувь на невысоком устойчивом каблуке, а также исключить длительные статические нагрузки – стояние на ногах, неподвижное сидение в одной позе. Особенно нежелательно сидеть в положении нога на ногу. Для профилактики варикоза вечером нужно не менее 30–40 минут полежать с приподнятыми ногами (их можно положить на подушку), принять прохладную ножную ванну.
Медикаментозное лечение варикозного расширения вен проводится только после согласования с врачом акушером-гинекологом, флебологом или терапевтом.
Еще одно ответственное дело – правильно собрать сумку для родильного дома, не взяв лишних вещей и не забыв необходимого. До 37–38 недель нужно продумать, какие вещи будут вам нужны, и приобрести недостающее, составить список. Вещи лучше всего складывать в новый полиэтиленовый пакет, так как тканевые сумки в родильный дом могут не принять ввиду строгого санитарно-эпидемического режима.
Одним из самых приятных моментов заключительного триместра беременности является приготовление детского приданого, благо в настоящее время выбор одежды, мебели, аксессуаров для новорожденных просто огромен. В данном вопросе главное – не потерять чувство меры. Типичной ошибкой будущих родителей является избыточное приобретение детских вещей; некоторые из них могут не дождаться применения по назначению. Не забывайте, что после рождения малыша много вещей будет подарено, поэтому приобретите необходимый минимум, а желаемые подарки для новорожденного можно обсудить с друзьями и родственниками после родов.